Резус-конфликт при беременности
 Изосерологическая несовместимость крови матери и плода – это состояние, при котором отмечается конфликт по системе резус или ABO. Частным случаем этой патологии является резус-конфликт. При отсутствии адекватной терапии и своевременной помощи такое состояние грозит самопроизвольным прерыванием беременности, гибелью плода на поздних сроках или развитием гемолитической болезни. Серьезные последствия ждут ребенка и после рождения. Что следует знать женщине об этой опасной патологии?
Изосерологическая несовместимость крови матери и плода – это состояние, при котором отмечается конфликт по системе резус или ABO. Частным случаем этой патологии является резус-конфликт. При отсутствии адекватной терапии и своевременной помощи такое состояние грозит самопроизвольным прерыванием беременности, гибелью плода на поздних сроках или развитием гемолитической болезни. Серьезные последствия ждут ребенка и после рождения. Что следует знать женщине об этой опасной патологии?
Резус: общие понятия
В организме каждого человека присутствуют специфические антитела, определяющие резус-принадлежность его крови. Резус представляет собой набор из 50 особых антител — белков, расположенных на эритроцитах. В практической медицине наибольшее значение имеют антитела группы D. Именно эти белки определяют резус каждого человека.
Резус-фактор устанавливается в момент зачатия ребенка и не меняется на протяжении жизни. 85 % людей являются обладателями белка D и считаются резус-положительными (Rh+). Оставшиеся 15 % населения земного шара лишены специфического белка и считаются резус-отрицательными (Rh-).
В обычной жизни резус-фактор не имеет никакого значения. И резус-положительные, и резус-отрицательные люди одинаково часто болеют различными болезнями. Не влияет резус и на зачатие ребенка. Проблемы возникают лишь у резус-отрицательных женщин во время беременности. Доказано, что отсутствие важного белка может фатально сказаться на развитии плода при определенных обстоятельствах.
Экскурс в генетику
Резус эмбриона закладывается в момент зачатия и определяется резусом его родителей:
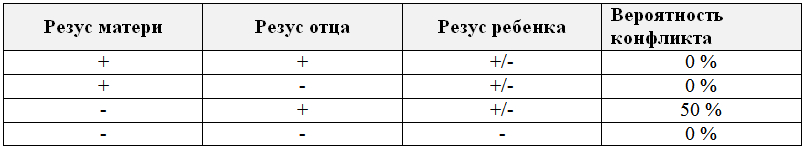
На основании этих данных можно сделать несколько выводов:
- У резус-положительной женщины конфликт не развивается никогда, и резус плода не имеет никакого значения.
- У резус-отрицательной женщины может родиться ребенок Rh+ или Rh-.
- Если Rh- мать вынашивает Rh- ребенка, конфликта не будет.
Резус-конфликт возникает в одном-единственном случае: когда резус-отрицательная женщина беременна резус-положительным плодом.
Причины резус-конфликта
Суть проблемы заключается в том, что в крови Rh- женщины отсутсвуют специфические антитела, тогда как на эритроцитах Rh+ эмбриона они присутствуют. Во время гестации кровь матери и ребенка неизбежно смешивается. Антитела плода попадают в кровоток матери. Здесь они воспринимаются как некий чужеродный объект. Иммунная система женщины пытается защитить организм от внедрения чужака, и делает все, чтобы от проблемы избавиться. Именно этим объясняются все клинические проявления резус-конфликта при беременности.
Резус-антитела, проникшие в кровоток женщины, очень агрессивны. Они совершенно не опасны для матери, но представляют реальную угрозу здоровью и жизни плода. При этом первая беременность для Rh- женщины обычно заканчивается благополучно. Вероятность развития резус-конфликта возникает преимущественно во вторую и последующую беременность.
Почему при первой беременности риск резус-конфликта минимален? Все дело в том, что время гестации плод надежно защищен от непосредственного контакта с кровью матери. При первой беременности вырабатываются антитела класса M (YgM), которые не способны пройти через гематоплацентарный барьер и попасть к плоду. В дальнейшем при повторном контакте (второй беременности) формируются антитела класса G (YgG), которые легко проходят через плаценту, проникают в кровоток плода и оказывают свое негативное воздействие.
Попадание резус-положительных антител в кровоток женщины происходит в следующих ситуациях:
- во время родов;
- при абортах, выкидышах;
- при внематочной беременности (в момент ее прерывания).
Риск возникновения антител увеличивается в таких ситуациях:
- в случае отслойки плаценты и кровотечении во время беременности;
- при инвазивных манипуляциях во время беременности (амниоцентез, кордоцентез, биопсия хориона);
- при травматичных родах;
- при ручном отделении плаценты;
- во время кесарева сечения.
Во всех этих ситуациях происходит попадание в материнский кровоток большого числа эритроцитов плода, несущих Rh+ антитела. Возможно также образование антител при переливании резус-положительной (несовместимой) крови женщине. Такое явление называется резус-сенсибилизация.
В большинстве случаев иммунизация женщины происходит в первых родах. Ребенок при этом рождается здоровым, но в организм матери проникают резус-антитела. Однажды появившись, они остаются в кровотоке навсегда. Избавиться от резус-антител невозможно. При повторной беременности эти антитела быстро распознают Rh+ плод и подадут сигнал иммунной системе. Именно поэтому повторная беременность Rh+ плодом приводит к развитию серьезных осложнений вплоть до ее прерывания. С каждой последующей беременностью тяжесть возможных последствий возрастает.
Симптомы у женщин
Специфические проявления резус-конфликта отсутствуют. Будущая мама не замечает никаких перемен в своем состоянии. Самочувствие женщины не нарушается. Без лабораторной диагностики и УЗИ определить патологию на основании одних лишь клинических симптомов невозможно.
Некоторые специалисты говорят о существовании «зеркального синдрома». Есть мнение, что при нарастании антител в крови у женщины возникают характерные симптомы гестоза как признак нарушения адаптации организма к беременности. Отмечается появление отеков, повышение артериального давления, ухудшение общего состояния. В настоящее время связь этих признаков с резус-конфликтом не доказана, поэтому ориентироваться на них не стоит.
Последствия для плода
Резус-конфликт представляет определенную угрозу для ребенка. Рост агрессивных антител приводят к нарушению жизненно важных функций плода и грозят развитием следующих осложнений:
- самопроизвольный выкидыш;
- преждевременные роды (после 22 недель);
- ГБП – гемолитическая болезнь плода;
- ГБН — гемолитическая болезнь новорожденного.
Первые два осложнения следует рассматривать как проявления ГБН, однако не всегда удается выяснить точную причину прерывания беременности.
Гемолитическая болезнь плода и новорожденного
Проходя через гематоплацентарный барьер и проникая в кровоток плода, Rh+ антитела вступают в специфическую реакцию с антигенами плода, находящимися на эритроцитах. В результате всех этих действий развивается гемолиз – разрушение эритроцитов, и запускается цепочка патологических реакций:
- Массивный гемолиз приводит к снижению количества эритроцитов и развитию анемии.
- Анемия провоцирует гипоксию плода.
- Постоянная гибель эритроцитов заставляет печень и селезенку плода работать в усиленном режиме, в результате чего эти органы увеличиваются в размерах.
- Возрастает нагрузка на почки, что приводит к их недостаточности вплоть до полного прекращения их функции.
- Наблюдается повреждение клеток головного мозга плода.
Гемолитическая болезнь дает о себе знать во второй половине беременности. Патология выявляется при проведении УЗИ. Прогрессирование болезни ведет к формированию тяжелых патологий у плода и рождению больного ребенка. Если печень, почки и другие внутренние органы не справляются с нагрузкой, происходит гибель плода на любом сроке беременности.
Довольно часто резус-конфликт проявляется после рождения ребенка. Такое состояние носит название гемолитической болезни новорожденного (ГБН). Симптоматика схожа с ГБП, поскольку начальные симптомы патологии отмечаются еще в период внутриутробного развития.
Формы гемолитической болезни (ГБ):
Анемическая форма
Самый легкий вариант течения ГБ. При этой форме отмечается:
- снижение уровня эритроцитов с развитием анемии и сопутствующей гипоксии плода;
- незначительное увеличение печени и селезенки.
В течение первой недели жизни малыша отмечается бледность кожных покровов. Общее состояние младенца не нарушается. Анемия достаточно хорошо поддается коррекции. В дальнейшем эта форма ГБ практически не сказывается на развитии ребенка.
Желтушная форма
Основные симптомы:
- анемия;
- ранняя желтуха новорожденного (до 2-го дня жизни);
- увеличение печени и селезенки.
Внутриутробно эта форма патологии практически никак не выражена. Все основные изменения возникают после рождения ребенка. Желтуха говорит о быстром распаде гемоглобина и увеличении в крови продукта его разрушения – билирубина. Состояние младенца ухудшается, отмечается неврологическая симптоматика. Проводится лечения в условиях специализированного отделения или в реанимации.
Отечная форма
Самый тяжелый вариант течения ГБ. Первые симптомы отмечаются еще в период внутриутробного развития. Массивный гемолиз эритроцитов приводит не только к анемии, но и сопровождается отеком всех тканей. Ребенок рождается в крайне тяжелом состоянии с нарушением функции жизненно важных органов. Прогноз неблагоприятный, однако при определенных условиях удается спасти жизнь ребенка. Нередко отечная форма приводит к досрочному прерыванию беременности.
Методы диагностики
Для выявления патологии применяются такие методы:
Лабораторные исследования
Все женщины, встающие на учет по беременности, три раза сдают кровь на определение группы крови и резус-принадлежности:
- при первой явке;
- на сроке 30 недель;
- перед родами.
В случае обнаружения Rh- анализ проводится каждый месяц. Обязательно определяется титр антител в динамике. Абсолютная величина титра особого значения не имеет. Врач обращает внимание на скорость роста антител. Слишком быстрый рост или скачкообразное изменение титра антител может указывать на развитие осложнений. Регулярный контроль за уровнем антител помогает вовремя заметить начавшийся резус-конфликт и предупредить развитие нежелательных последствий.
УЗИ
Состояние плода оценивается во время УЗИ. Первые признаки ГБП можно обнаружить на сроке 18-21 неделя, во время проведения второго ультразвукового скрининга. Дальнейшая тактика будет зависеть от различных факторов:
- При отсутствии резус-сенсибилизации (по данным анализа крови, т. е. при отсутствии антител в крови матери) повторное УЗИ проводится на сроке 32-34 недели (III скрининг).
- В случае резус-сенсибилизации и удовлетворительном состоянии плода показан ультразвуковой контроль каждые 2 недели.
- При выявлении ГБП УЗИ выполняется каждые 3-7 дней (по показаниям – ежедневно).
Ультразвуковые признаки ГБП:
- увеличение толщины плаценты на 0,5 см и более (по отношению к норме на данном сроке беременности);
- увеличение размеров печени и селезенки;
- многоводие;
- расширение вены пуповины более 10 мм (дополнительный признак).
Точно выставить диагноз можно только при отечной форме ГБП. В этом случае отмечается выраженное увеличение печени и селезенки, асцит, значительная толщина плаценты (до 6-8 см). Происходит увеличение сердца в размерах. Диагностируется выпот в плевральной полости, отечность стенок кишечника, подкожной клетчатки головы, конечностей плода.
Большое значение имеет определение скорости кровотока в средней мозговой артерии при допплерометрии. Увеличение этого показателя более чем на 1,5 МоМ для конкретного срока беременности говорит о тяжелой анемии. В этом случае показана дополнительная инвазивная диагностика.
Инвазивные процедуры
Для оценки состояния плода показано:
- амниоцентез – забор околоплодных вод (с 16 недель);
- кордоцентез – забор пуповинной крови (с 18 недель).
Кордоцентез – точный метод диагностики ГБП. Применяется и для оценки степени тяжести патологии. Единственным показанием для проведения этой процедуры является выявленная по УЗИ тяжелая анемия. В этом случае кордоцентез служит не только для диагностики, но и для лечения (внутриутробное переливание крови). В остальных ситуациях кордоцентез не показан, так как такое вмешательство само по себе увеличивает риск сенсибилизации и роста антител.
Во время кордоцентеза полученную порцию крови исследуют, определяют уровень гемоглобина, гематокрита, билирубина. Полученные данные сверяются с нормой для каждого срока беременности.
Неинвазивная диагностика
Определение резус-фактора плода по крови матери – современная процедура, применяющаяся во многих прогрессивных клиниках. Женщина сдает кров на анализ, и в полученном материале выявляются фетальные эритроциты. В лаборатории определяются группа крови и резус-фактор плода. Установление Rh- крови плода в ранние сроки беременности позволяет избежать назначения опасных инвазивных процедур и тем самым существенно снизить риск возможных осложнений.
Принципы терапии
Специфическая терапия резус-конфликта не разработана. До недавнего времени практиковались такие методы, как плазмоферез и гемосорбция, но они были признаны неэффективными. Медикаментозных средств, способных изменить уровень антител в крови матери или снизить вероятность развития ГБП, не существует.
Единственный метод, позволяющий компенсировать возникшую тяжелую анемию у плода, — это внутриутробное переливание крови. Манипуляция проводится в ходе кордоцентеза. После получения материала проводятся необходимые лабораторные исследования, определяется объем эритроцитарной массы для переливания. Вводятся эритроциты 0 (I) группы крови Rh-. После завершения гемотрансфузии проводится контрольный забор крови и повторное определение нужных показателей.
При необходимости процедура делается повторно вплоть до 34-й недели беременности. Далее решается вопрос о возможном родоразрешении.
Роды при резус-конфликте
Поскольку операция увеличивает риск дальнейшей сенсибилизации и массивного попадания эритроцитов плода в кровоток матери, роды стараются вести через естественные родовые пути. Показаниями для кесарева сечения могут быть такие состояния:
- тяжелое состояние плода при ГБП;
- незрелая шейка матки;
- наличие экстрагенитальной патологии или иных факторов.
Профилактика
Специфическая профилактика резус-конфликта предполагает своевременное ведение антирезусного иммуноглобулина в определенных ситуациях:
- При беременности Rh+ плодом на сроке 28 недель.
- В естественных или оперативных родах (максимальный срок – 72 часа после родоразрешения).
- После самопроизвольного выкидыша, искусственного аборта, прервавшейся внематочной беременности в течение 72 часов.
- При проведении любых инвазивных манипуляций во время гестации.
Антирезусный иммуноглобулин вводится внутримышечно один раз (дозировка 300 мг). Рекомендуется провести профилактику в течение первых часов после родов, аборта и пр. Максимально возможный срок для введения препарата – 72 часа.
Неспецифическая профилактика:
- Сохранение первой беременности у Rh- женщины.
- Грамотная контрацепция.
- Отказ от абортов.
- Переливание крови с учетом резус-фактора.
Почему так важно сохранить первую беременность? В большинстве случаев иммунизации при первой беременности не происходит, и женщина может без проблем родить здорового ребенка. При второй и последующих беременностях риск развития ГБП существенно увеличивается (без специфической профилактики). В том случае, если женщина делает аборт в первую беременность и не вводит антирезусный иммуноглобулин, она имеет все шансы остаться без детей в будущем.
В настоящее время разработана программа ЭКО, позволяющая родить здорового ребенка даже в тяжелых случаях. ЭКО показано при резус-сенсибилизации и предшествующей гибели плода или новорожденного. В этом случае предварительно отбираются эмбрионы с Rh- кровью, и именно они подсаживаются в матку. При таком раскладе резус-конфликта не наблюдается, и женщина может благополучно выносить беременность.



 Симфизит при беременности
Симфизит при беременности Внематочная беременность
Внематочная беременность Эклампсия у беременных
Эклампсия у беременных Белок в моче при беременности на поздних сроках
Белок в моче при беременности на поздних сроках Дизентерия при беременности
Дизентерия при беременности