Чесотка при беременности
 Чесотка – заразное кожное заболевание, вызываемое чесоточным клещом. Инфекция может проявиться на любом сроке беременности, а также в послеродовом периоде. Чем грозит чесотка будущей маме и как справиться с болезнью без вреда для ребенка?
Чесотка – заразное кожное заболевание, вызываемое чесоточным клещом. Инфекция может проявиться на любом сроке беременности, а также в послеродовом периоде. Чем грозит чесотка будущей маме и как справиться с болезнью без вреда для ребенка?
Общие сведения о заболевании
Возбудителем болезни является чесоточный клещ. Заражение происходит при непосредственном контакте с больным человеком через кожные покровы. Чаще всего инфекция возникает в скученных коллективах. Беременная женщина может подхватить клеща от ребенка, посещающего детский сад или школу. Вероятность заражения контактно-бытовым путем через предметы обихода крайне низка.
Чесоточный клещ активен ночью и затихает днем. Самки клеща выбираются на поверхность кожи только в вечернее и ночное время суток. В окружающей среде клещ быстро гибнет. Чем теплее и суше в помещении, тем быстрее происходит гибель паразита.
Заболевание вызывают самки чесоточного клеща. Паразиты могут существовать в коже человека до 1 месяца, не вызывая никаких проявлений болезни. Это связано с тем, что вся симптоматика возникает только после сенсибилизации – развития специфической реакции на продукты жизнедеятельности клеща. Попадая на кожу, самки прорывают в ней ходы и откладывают по 2-3 яйца каждый день. Из яиц появляются личинки, которые спустя 2 недели превращаются в половозрелых особей.
Во время беременности болезнь может возникнуть на любом сроке. Физиологическое снижение иммунитета у будущих мам играет свою роль в развитии заболевания, однако не является значимым. Вероятность появления чесотки у беременных женщин ничуть не выше, чем у всех остальных пациенток дерматолога.
Симптомы
Первые симптомы заболевания возникают спустя 3-4 недели после заражения. Чесотку можно заподозрить по появлению типичных признаков:
- сильный зуд кожи в ночное время;
- усиление зуда после теплого душа;
- появление сыпи в виде папул и пузырьков;
- чесоточные ходы в коже.
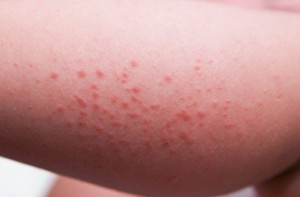
Чесоточные ходы обнаруживаются преимущественно в межпальцевых промежутках, на коже запястий и половых органов. Ходы представляют собой возвышения над поверхностью кожи бледно-серого цвета длиной от 1 мм до 1 см. На переднем участке хода виден клещ в виде мелкой черной точки. Возможно развитие чесотки без чесоточных ходов.
Сыпь на коже при чесотке представлена мелкими пятнами и папулами, возвышающими над поверхностью. Папулы могут преобразовываться в пузырьки. Выраженность сыпи не связана с количеством чесоточного клеща, а является аллергической реакцией организма на продукты жизнедеятельности паразита.
Первоначально сыпь располагается на коже в межпальцевых промежутках и внутренней стороне запястий. Со временем элементы сыпи обнаруживаются по всей поверхности тела, включая стопы, подмышки, область живота и груди. Чистой остается кожа лица и волосистой части головы.
Элементы сыпи и чесоточные ходы сильно чешутся. Расчесы на коже приводят к присоединению бактериальной инфекции и развитию пиодермии. В редких случаях чесотка может осложниться появлением фурункулов, абсцессов и поражением внутренних органов.
Зуд встречается не при всех формах чесотки. Некоторые женщины не жалуются за зуд, что существенно затрудняет постановку диагноза. Такая реакция обусловлена индивидуальной чувствительностью организма к продуктам жизнедеятельности клеща.
Диагностика
При подозрении на чесотку необходимо обратиться к врачу-дерматологу. Диагноз ставится уже при первичном осмотре на основании типичных признаков заболевания (зуд кожи, наличие сыпи и чесоточных ходов). Для уточнения причины заболевания берется соскоб с кожи. Результат диагностики считается положительным, если в собранном материале обнаруживается чесоточный клещ, яйца, личинки или пустые оболочки от яиц паразита.
Осложнения чесотки
При своевременном лечении чесотка не опасна для человека. Использование современные препаратов позволяет быстро избавиться от паразита на любой стадии заболевания. Если терапия не будет проведена вовремя, возможно развитие таких осложнений:
- пиодермия (гнойное поражение кожи);
- флегмоны и абсцессы;
- панариций (воспаление тканей вокруг пальцев ног или рук);
- рожистое воспаление;
- лимфаденит (поражение регионарных лимфатических узлов);
- гломерулонефрит (инфекционно-аллергическое заболевание почек);
- миокардит (поражение мышечной ткани сердца);
- сепсис.
Осложнения в виде пиодермии и абсцессов возникают у 50% всех больных чесоткой. Остальные нежелательные реакции встречаются крайне редко и обычно связаны с несвоевременным обращением за медицинской помощью.
Последствия для плода
Неосложненная чесотка не влияет на течение беременности и развитие плода. Болезнь причиняет существенный дискомфорт женщине, однако никак не сказывается на состоянии малыша в материнской утробе. Заражения плода чесоткой не происходит даже при распространенных и тяжелых формах патологии.
Определенную опасность представляют осложненные формы чесотки. Развитие пиодермии, поражение внутренних органов и тем более сепсис могут привести к выкидышу или преждевременным родам. При распространении гнойной инфекции возможно поражение плода, нарушение работы его внутренних органов и нервной системы.
Заражение малыша чесоткой происходит во время родов при непосредственном контакте с кожей. Инфицирование может случиться и сразу после рождения ребенка. Заболевание у новорожденных развивается спустя 3-4 недели. Для малышей характерно поражение всей поверхности кожи, включая лицо и волосистую часть головы. Сильный зуд и обильные высыпания приводят к частому развитию пиодермии и других гнойных осложнений в первые месяцы жизни ребенка. Именно поэтому от чесотки очень важно избавиться до рождения ребенка.
Лечение чесотки
Лечением чесотки во время беременности должен заниматься врач-дерматолог. Только опытный доктор сможет подобрать препараты, способные быстро справиться с болезнью без вреда для плода. Выбор лекарственных средств осуществляется с учетом срока беременности и тяжести состояния будущей мамы.
Специальные противочесоточные средства
Для лечения чесотки у будущих мам чаще всего используются препараты на основе эсдепаллетрина и пиперонила (аэрозоль «Спрегаль» и др.). Лекарство наносится на чистую сухую кожу в вечернее время (лучше всего в районе 18-20 часов). Аэрозоль аккуратно распыляется на расстоянии 30 см от поверхности кожи. Особое внимание уделяется межпальцевым промежуткам и всем естественным складкам кожи. Средство остается на 12 часов, после чего его следует смыть и насухо вытереть кожу.
Необходимый эффект достигается уже после однократного применения аэрозоли. Следует помнить, что даже в случае успешно проведенной терапии зуд и высыпания на коже сохраняются еще в течение 7-14 дней. Такая реакция обусловлена сенсибилизацией организма и отмечается даже после полного исчезновения чесоточного клеща.
При неэффективности проведенной терапии обработку можно повторить через 12-14 дней. Перед нанесением аэрозоли необходимо проконсультироваться с врачом и убедиться в том, что чесоточный клещ действительно остался в коже.
Самостоятельное применение аэрозоля не рекомендуется. Препарат разрешен к использованию во время беременности только под постоянным контролем врача. Абсолютная безопасность этого средства для плода не доказана. При однократном применении риск для малыша минимален, однако доктор все равно должен некоторое время понаблюдать за женщиной, чтобы исключить развитие осложнений.
Важный момент: при выявлении чесотки у беременной женщины всем членам ее семьи также необходимо пройти обследование у дерматолога. В противном случае эффекта от лечения не будет. Чесоточный клещ, оставшийся на коже у одного из членов семьи, снова вернется, и курс терапии придется повторять заново.
Симптоматическая терапия
Для уменьшения зуда и облегчения состояния будущей мамы назначаются антигистаминные препараты коротким курсом. Противоаллергические средства также не считаются абсолютно безопасными для плода, поэтому могут применяться только под контролем врача. Если зуд не слишком выражен, от использования антигистаминных препаратов следует воздержаться.
Обработка белья
Все постельное белье, с которым соприкасался человек, больной чесоткой, должно быть продезинфицировано. Белье кипятится (стирается в горячей воде) или обрабатывается специальными растворами, после чего проветривается на воздухе не менее 3 дней. В зимнее время года для проветривания белья достаточно одних суток. Дезинфекции подвергаются также мягкие игрушки, матрасы и нательное белье – все, с чем мог контактировать больной чесоткой.
Профилактика
Чесотка – это болезнь, которую можно выявить на ранних стадиях ее распространения. Для профилактики заражения рекомендуется придерживаться таких правил:
- Избегайте контакта с людьми, страдающими кожным зудом.
- Соблюдайте правила личной гигиены (не забывайте мыть руки после возвращения с прогулки или посещения любых общественных мест).
- Не пользуйтесь общим постельным бельем и полотенцами.
- Поддерживайте в помещении чистоту и подходящий микроклимат.
- Укрепляйте иммунитет и не забывайте о приеме поливитаминов для беременных.
При обнаружении чесотки (типичного зуда, сыпи, клеща или чесоточных ходов на коже) у одного из членов семьи необходимо срочно обратиться к врачу и принять все меры для предупреждения распространения инфекции.








 Фурункулы при беременности
Фурункулы при беременности Бородавки при беременности
Бородавки при беременности Эндометриоз и беременность
Эндометриоз и беременность Миома матки при беременности
Миома матки при беременности Аднексит и беременность
Аднексит и беременность