Тазовое предлежание плода
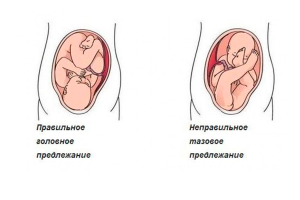 Тазовое предлежание – это состояние, при котором ножки и/или ягодицы плода расположены у входа в малый таз. Выявляется во второй половине беременности при проведении УЗИ или акушерского осмотра. Тазовое предлежание не является патологией, но осложняет течение родов. Вероятность развития осложнений со стороны матери и плода существенно увеличивается.
Тазовое предлежание – это состояние, при котором ножки и/или ягодицы плода расположены у входа в малый таз. Выявляется во второй половине беременности при проведении УЗИ или акушерского осмотра. Тазовое предлежание не является патологией, но осложняет течение родов. Вероятность развития осложнений со стороны матери и плода существенно увеличивается.
Классификация
Тазовое предлежание плода встречается в 3-6% случаев при доношенной беременности. Чем меньше срок, тем выше вероятность развития такого состояния. В Международной классификации болезней идет кодом O32.1 – тазовое предлежание, требующее медицинской помощи.
В акушерстве выделяют несколько вариантов тазового предлежания:
- Ягодичное предлежание – состояние, при котором ко входу в малый таз предлежат ягодицы плода. Головка ребенка находится в дне матки, ягодичная область обращена к шейке матки.
- Ножное предлежание – состояние, при котором у входа в малый таз располагаются ножки плода.
На практике чаще всего встречаются различные варианты ягодичного предлежания:
- Чистое (неполное) ягодичное предлежание – ко входу в малый таз обращены только ягодицы плода. Ножки согнуты в тазобедренных суставах и разогнуты в коленях.
- Смешанное (полное) ягодичное предлежание – к входу в таз обращены ягодицы и стопы плода. Ножки согнуты в тазобедренных и коленных суставах.
Ножное предлежание разделяется на три варианта:
- Неполное – предлежит одна ножка (стопа) и ягодицы. Другая ножка разогнута в тазобедренном и коленном суставе.
- Полное – предлежат обе стопы плода.
- Коленное – предлежат только колени плода.
Последний вариант встречается крайне редко.
Чистое ягодичное предлежание чаще регистрируется у первородящих женщин. Смешанное ягодичное и ножное встречается преимущественно при повторных родах.
Причины тазового предлежания
Факторы риска:
- Повторные роды. По статистике тазовое предлежание у повторнородящих встречается в два раза чаще. Причиной этого становится дряблость мышц передней брюшной стенки и неполноценность миометрия.
- Многоплодная беременность. Нередко один из плодов оказывается в тазовом предлежании, тогда как второй остается в головном.
- Недоношенность. В норме плод занимает устойчивое положение после 32 недель. При рождении ребенка раньше срока высока вероятность того, что он окажется в тазовом предлежании. Причиной этого становится несоответствие объема матки величине плода, а также незрелость его вестибулярного аппарата.
- Патология околоплодных вод. При многоводии подвижность плода увеличивается, при маловодии – замедляется. Ребенок занимает позицию ягодицами или ножками ко входу в малый таз.
- Состояния, при которых ограничена подвижность плода: аномалии строения матки, сужение таза, миоматозные узлы, опухоли яичников и маточных труб.
- Пороки развития плода: анэнцефалия, гидроцефалия.
- Предлежание плаценты. Если плацента перекрывает выход из матки, плод нередко располагается ножками или ягодицами вниз.
- Дискоординация родовой деятельности. Перераспределение тонуса между дном, телом и шейкой матки ведет к изменению предлежания плода.
Диагностика тазового предлежания
Схема обследования:
- Наружное акушерское исследование. Определяется высокое стояние дна матки. При пальпации живота отслеживается головка – округлое, плотное и подвижное образование в дне матки. Над входом в таз определяются ягодицы – крупное образование неправильной формы. Сердцебиение плода выслушивается у пупка или выше его уровня.
- Влагалищное исследование проводится во время родов при раскрытии шейки матки. Характерные признаки позволяют врачу определить вариант тазового предлежания.
- Ультразвуковое исследование. Во второй половине беременности можно узнать предлежание плода. При УЗИ определяется расположение ягодиц, нижних конечностей, головки, пуповины. Во время обследования можно выявить пороки развития плода, изменение количества околоплодных вод и другие факторы риска. Подсчитывается предполагаемый вес ребенка и локализация плаценты.
Ведение беременности
Предлежание плода формируется к 32 неделям. Тазовое предлежание, выявленное до III ультразвукового скрининга, лечения не требует. Поворот плода на головку происходит спонтанно у большинства беременных женщин.
Окончательный диагноз выставляется на сроке 36 недель. Но даже в этом случае у 8% женщин происходит спонтанный поворот плода до срока естественных родов. Чтобы уточнить расположение ребенка в полости матки, нужно повторить УЗИ на сроке 40-41 неделя или ранее при запуске родовой деятельности.
При выявлении тазового предлежания на сроке 36 недель рекомендуется:
- Оценка факторов риска. Выявляются иные возможные противопоказания для естественных родов. Женщина должна быть информирована о высоком риске осложнений при рождении ребенка через естественные родовые пути.
- Лечебная гимнастика. Назначается на сроке 28-30 недель, практикуется до 36 недель.
- Наружный акушерский поворот плода на ножку. Проводится на сроке 36 недель только в условиях стационара с возможностью выполнения экстренного кесарева сечения.
Лечебная гимнастика
Упражнения лечебной гимнастики выполняются самостоятельно или под руководством инструктора. Первородящим женщинам рекомендуется заниматься в группах.
Метод Диканя практикуется с 28 недель гестации. Лежа на твердой кровати или кушетке, беременная женщина поворачивается попеременно на каждый бок и остается в таком положении по 10 минут. Процедура повторяется 3-5 раз трижды в день перед едой.
Метод Фомичевой назначается с 32 недель. Сначала проводится разминка (ходьба на носках и пятках, высокое поднимание коленей). Далее беременной женщине нужно занять исходное положение – ноги на ширине плеч, руки опущены. Из этого положения делаются упражнения:
- сделать наклон в сторону – влево и вправо поочередно;
- сделать небольшой наклон назад, прогнуться в пояснице;
- развести руки в стороны на вдохе, повернуть туловище, свести руки вместе на выдохе;
- поднимать согнутую в тазобедренном и коленном суставе ногу, касаясь руки.
После того как головка плода установится у входа в таз, рекомендуется носить бандаж до срока естественных родов. Ношение бандажа удерживает ребенка в нужном положении и препятствует рецидиву.
Для разворота плода на головку предложено большое число различных методик, однако их эффективность не доказана. Вероятность спонтанного переворота плода невелика. Но вреда от лечебной гимнастики не будет. Предложенные упражнения придают сил мышцам, улучшают общее состояние женщины и служат хорошей подготовкой к предстоящим родам.
Наружный акушерский поворот
Показания:
- срок беременности от 36 недель;
- одноплодная беременность;
- подвижность ягодиц плода;
- согнутое положение головки плода;
- нормальное количество околоплодных вод;
- удовлетворительное состояние плода по УЗИ и КТГ.
Противопоказания:
- многоплодная беременность;
- многоводие или маловодие;
- излитие околоплодных вод;
- разгибательное положение головки плода;
- неподвижность ягодиц плода;
- аномалии развития матки;
- пороки развития плода;
- хроническая гипоксия плода;
- наличие показаний к кесареву сечению.
Подготовка:
- Введение токолитиков – препаратов, расслабляющих мышечный слой матки.
- Тазовое предлежание, расположение плаценты и пуповины подтверждается повторно по УЗИ. Ультразвуковое исследование проводится не позднее, чем за сутки до процедуры.
- КТГ для оценки состояния плода.
- Опорожнение мочевого пузыря женщины.
Наружный поворот выполняется врачом. Доктор одну руку кладет на ягодицы плода, другую – на головку, и толкает в нужное положение. Если первая попытка не удалась, можно повторить манипуляции. После завершения процедуры проводится контрольное УЗИ и КТГ. В течение суток женщина остается под наблюдением в стационаре, после чего выписывается домой.
Поворот плода сопровождается некоторым дискомфортом для женщины. Выраженность неприятных ощущений зависит от индивидуального порога чувствительности. Общая продолжительность процедуры – не более 5 минут.
Наружный поворот проводится под постоянным контролем сердцебиения плода. При развитии брадикардии (ЧСС менее 120 ударов в минуту) манипуляции прекращаются.
Осложнения:
- брадикардия плода в результате пережатия или перекручивания пуповины;
- отслойка плаценты;
- преждевременное излитие околоплодных вод;
- запуск родовой деятельности.
Эффективность наружного поворота – 60-70%. Чем больше срок беременности, тем выше процент неудач.
Естественные роды в тазовом предлежании
Важные аспекты:
- Влагалищные роды в тазовом предлежании ведутся при весе плода не более 3600 г и нормальных размерах таза матери.
- Естественные роды ведет врач, обладающий соответствующим опытом и способный выполнить необходимые пособия.
- Роды ведутся в стационаре с развернутой операционной. При развитии осложнений показано экстренное кесарево сечение.
Условия для проведения влагалищных родов:
- предполагаемый вес плода от 2500 до 3600 г;
- нормальные размеры таза матери;
- удовлетворительное состояние плода;
- нет разгибания головки и ручек плода;
- нет рубца на матке (после кесарева сечения и иных операций).
Важные аспекты ведения влагалищных родов:
- максимально длительное сохранение плодного пузыря;
- постоянный мониторинг состояния плода (КТГ);
- индукция родов проводится только в исключительных случаях;
- в родах оказывается акушерское пособие;
- второй период родов предполагает активное участие роженицы.
I период родов начинается от момента раскрытия шейки матки до начала изгнания плода. В это время показано:
- УЗИ с началом регулярной родовой деятельности;
- мониторинг состояния плода (аускультация, КТГ);
- ведение партограммы – графика скорости раскрытия шейки матки;
- влагалищные исследования – по показаниям и после излития околоплодных вод;
- положение пациентки до излития вод – полупостельный режим на боку.
При начальных признаках гипоксии плода и слабости родовой деятельности показано кесарево сечение.
II период родов идет от момента полного раскрытия шейки матки до рождения ребенка. В это время показано:
- пассивное опускание ягодиц на тазовое дно без потуг роженицы;
- КТГ-мониторинг состояния плода;
- акушерское пособие.
Если в течение 2 часов II периода родов ягодицы не опускаются на тазовое дно, показано кесарево сечение.
Акушерское пособие при тазовом предлежании плода (по Цовьянову):
- Ножки плода прижимают к туловищу так, чтобы они не родились раньше срока. Этот прием также позволяет прижать к груди скрещенные ручки.
- Прорезавшиеся ягодицы захватывают обеими руками. Большие пальцы ложатся на бедра плода, остальные – на крестец.
- По мере рождения туловища врач придерживает ребенка, перемещая пальцы по спинке. Важно, чтобы ножки плода не выпали раньше, чем полностью родится плечевой пояс.
- После рождения плода до пупка роды ведутся активно. В этот период возрастает риск отслойки плаценты, пережатия пуповины и развития острой гипоксии плода.
- Пока ребенок рождается от пупка, врач освобождает петли пуповины. При сильном натяжении пуповины ее пересекают.
- При необходимости оказывается пособие по рождению плечевого пояса, ручек и головки.
- Если после всех манипуляций головка не рождается, показано наложение акушерских щипцов.
Рождение плечевого пояса и головки плода должно произойти за 5 минут. Удлинение этого периода ведет к развитию острой гипоксии и интранатальной гибели плода.
Осложнения
При тазовом предлежании плода в ходе естественных родов возможны такие осложнения:
- слабость родовой деятельности;
- преждевременное излитие околоплодных вод;
- выпадение и пережатие петель пуповины;
- преждевременная отслойка плаценты и кровотечение;
- запрокидывание ручек;
- чрезмерное разгибание головки, ведущее к травме шейного отдела позвоночника и спинного мозга, кровоизлиянию в головной мозг;
- асфиксия плода;
- острая гипоксия и гибель плода;
- травмы родовых путей с развитием воспалительного процесса.
При влагалищном родоразрешении у первородящих женщин вероятность гибели плода в тазовом предлежании в 9 раз выше, чем в головном.
Показания к кесареву сечению
Тазовое предлежание не является противопоказанием для естественных родов. Но существуют ситуации, в которых рекомендовано кесарево сечение:
- вес плода менее 2500 г и более 3600 г;
- сужение таза в результате врожденных особенностей, опухолей, костных экзостозов;
- разгибание головки плода и/или запрокидывание ручек (выявляется при УЗИ);
- предлежание плаценты или пуповины;
- пороки развития плода, при которых затруднено его продвижение по родовым путям;
- хроническая гипоксия плода;
- задержка развития плода;
- заболевания матери, препятствующие естественным родам;
- ножное предлежание плода;
- беременность после ЭКО;
- рубец на матке.
Плановое кесарево сечение проводится на сроке 37-40 недель. Точные сроки определяются после полного обследования пациентки.



 Двурогая матка и беременность
Двурогая матка и беременность Стресс при беременности
Стресс при беременности TORCH-инфекции при беременности
TORCH-инфекции при беременности Растяжки при беременности
Растяжки при беременности Субклинический гипотиреоз при беременности
Субклинический гипотиреоз при беременности