Пиелоэктазия почек у плода
 Воздействие негативных условий окружающей среды, неправильное питание, фоновые заболевания, прием медикаментозных средств, не всегда здоровая наследственность – все эти факторы могут активно влиять на еще не родившегося ребенка. Результатом становится формирование различных аномалий, дефектов со стороны внутренних органов, задержка развития плода, а также появление проблем со здоровьем малыша в неонатальном периоде (периоде новорожденности).
Воздействие негативных условий окружающей среды, неправильное питание, фоновые заболевания, прием медикаментозных средств, не всегда здоровая наследственность – все эти факторы могут активно влиять на еще не родившегося ребенка. Результатом становится формирование различных аномалий, дефектов со стороны внутренних органов, задержка развития плода, а также появление проблем со здоровьем малыша в неонатальном периоде (периоде новорожденности).
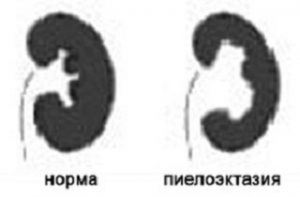
Отрицательному воздействию нередко подвергаются почки плода, в частности их лоханки. Это небольшие полости, в которые стекает первичная моча из почечных клубочков и канальцев, чтобы затем направиться по мочеточникам в мочевой пузырь. Расширение лоханок из-за невозможности своевременного опорожнения именуется пиелоэктазией (пиело – лоханка, эктазия – расширение, растяжение).
Частота и признаки пиелоэктазии
В большинстве случаев расширение почечных лоханок обнаруживается случайно, при плановом ультразвуковом обследовании беременных женщин. Причем в различных географических зонах частота пиелоэктазии колеблется от 0,13% до 2,13%, в среднем же она составляет 0,73%, если рассматривать период гестации от 16 до 26 недель.
Во всех исследованиях изучается передне-задний размер почечных лоханок, именно эта цифра является критерием диагностики патологии. Она варьирует в зависимости от срока беременности, что естественно, так как плод растет и развивается, а значит, увеличиваются и почки с лоханками. Если женщина находится во 2 триместре беременности, то нормальным считается передне-заднее сечение лоханки не более 5 мм, в 3 триместре – не более 7 мм. При превышении у плода этих значений врачами подозревается пиелоэктазия; если же лоханка растягивается более, чем на 10 мм, то многими специалистами выставляется диагноз гидронефроза.
Пиелоэктазия плода преимущественно развивается у мальчиков (около 80%), что объясняется строением мочевыделительной системы, в частности, более длинным мочеиспускательным каналом. Поэтому у плодов мужского пола больше возможностей для формирования различных препятствий для нормального оттока мочи, в результате чего появляется и прогрессирует пиелоэктазия.
Кроме определенных анатомических факторов, имеет место и наследственный момент. Выяснено, что с каждой новой беременностью, если во время первой гестации у плода уже была выявлена пиелоэктазия, риск развития этой патологии значительно увеличивается, в 6 раз. Поэтому имеет место генетическая предрасположенность склонности лоханок к растягиванию, которая наследуется по доминантному признаку. Это означает, что теоретически с каждым новым поколением частота пиелоэктазий в пренатальном (внутриутробном) и постнатальном (после родов) будет расти.
В целом, все причины и предрасполагающие факторы можно выразить так:
- воздействие внешних негативных факторов на плод, которые вызывают формирование анатомических дефектов мочевыводящих путей;
- наличие гена, который передается по наследству от родителей и обеспечивает развитие патологии.
Но не всегда впервые выявленная пиелоэктазия у плода сохраняется до родов или у новорожденного малыша. Нередки случаи, когда в III триместре размер почечных лоханок возвращается в норму, и ребенок рождается с абсолютно здоровой мочевыделительной системой. Однако, к сожалению, встречаются и противоположные ситуации, когда патология начинает бурно прогрессировать еще внутриутробно, что приводит к очень тяжелым последствиям.
Интересно, что существует некоторая связь генетически обусловленной пиелоэктазии с другими хромосомными аномалиями. Так, синдром Дауна, развивающийся вследствие трисомии в 21 паре хромосом, в 25% случаев сочетается с расширением почечных лоханок. Поэтому пиелоэктазию принято считать «малым» ультразвуковым критерием болезни Дауна, хотя обнаружение патологии лоханок и не требует срочного дальнейшего обследования на это хромосомное заболевание (существуют и другие, более достоверные диагностические критерии). Так же, как и в случае синдрома Дауна, частота пиелоэктазии тем выше, чем старше беременная женщина (резкий «скачок» после 36-40 лет). В небольшом проценте случаев расширенные лоханки почек обнаруживаются при таких хромосомных заболеваниях, как синдром Эдвардса, Патау, Тернера.
Диагностика и степени тяжести
Диагностика патологии всегда осуществляется посредством ультразвукового исследования; этим же способом производится и регулярный контроль за состоянием почек плода. Первичное обнаружение пиелоэктазии, которое в подавляющем большинстве случаев происходит в период 16-26 недель гестации, нисколько не означает, что расширение лоханок будет прогрессировать. Специалистами выделяются так называемые физиологические пиелоэктазии, которые быстро регрессируют и уже при следующем ультразвуковом скрининге или вскоре после родов полностью исчезают. Это можно объяснить непрерывным развитием плода, окончательным формированием органов мочевыведения и становлением их функций, адаптацией родившегося малыша к внеутробной жизни.
Несмотря на то, что пиелоэктазии у мальчиков диагностируются на УЗИ чаще, именно у них они являются в основном физиологическими, что подтверждается дальнейшим мониторингом состояния почек. У девочек, к сожалению, обнаруженное растяжение лоханок чаще прогрессирует. Кроме того, односторонняя пиелоэктазия в большинстве случаев исчезает к моменту появления ребенка на свет, чего не скажешь о двусторонней форме, чаще являющейся патологической.
Классификация пиелоэктазии также основывается на степенях тяжести, которые определяются передне-задним размером расширенной почечной лоханки, состоянием соседних структур и всего органа в целом, а также сроком беременности. Существуют 3 степени тяжести патологии:
- Легкая.
- Средняя.
- Тяжелая.
Чем значительнее растяжение лоханок, тем больше страдает соседняя ткань почки (ее паренхима), тем сильнее сдавливаются сосуды и затрудняется кровообращение. Одновременно с этим расширенная лоханка может давить на мочеточник и мешать оттоку мочи. Поэтому нередко патологическая пиелоэктазия средней или тяжелой степени тяжести сочетается с пиелокаликоэктазией (расширение почечной чашки) или уретерогидронефрозом (расширением канала мочеточника).
В очень тяжелых случаях, но достаточно редких, обнаружение в середине гестации легкой или умеренной пиелоэктазии может выявить в дальнейшем такое опаснейшее заболевание у плода, как первичное сморщивание почки. В результате неуклонного прогрессирования этого заболевания ребенок может родиться только с одной здоровой почкой, второй же орган оказывается «мертвым».
Тактика при обнаружении и прогноз
Обнаружение у плодов пиелоэктазий считается довольно частым явлением, но однократное ультразвуковое исследование нельзя рассматривать как главный критерий диагностики. Чтобы диагноз стал окончательным, необходимо регулярное обследование беременной женщины и родившегося малыша. Ребенок направляется на УЗИ каждые 3 месяца, пока доктор не убедится в регрессии пиелоэктазии или ее прогрессировании. Поэтому в каждом случае врачебная тактика оказывается индивидуальной.
Легкая степень патологии требует только динамического наблюдения, так как размер лоханок нормализуется самостоятельно или еще в периоде беременности, или на первом году жизни малыша. Средняя степень нуждается в более пристальном внимании. Она может регрессировать, но может наблюдаться и дальнейшее расширение лоханок, что потребует определенного лечения после рождения ребенка. Тяжелая степень прогрессирует всегда, приводит к снижению функциональности почки и даже ее отмиранию. Такие пиелоэктазии нуждаются только в хирургической коррекции.
Консервативное или хирургическое лечение малыша, родившегося с данной патологией, учитывает многие факторы: степень тяжести, повреждение почечной паренхимы, состояние мочевыводящих путей, сопутствующие заболевания. Эти же моменты определяют и прогноз для здоровья и жизни ребенка. Легкие пиелоэктазии и часть среднетяжелых форм всегда благоприятны, но тяжелая патология, к сожалению, самым негативным образом влияет на функциональность почек ребенка и состояние его здоровья.





 Протеинурия при беременности
Протеинурия при беременности Гипоксия плода
Гипоксия плода Резус-конфликт при беременности
Резус-конфликт при беременности Симфизит при беременности
Симфизит при беременности Внематочная беременность
Внематочная беременность